SOIGNER LES CORPS
Un biomatériau en remplacement des greffes de tissu osseux, une utopie ?
Selon l’OMS, environ 1,7 milliard de personnes dans le monde sont atteintes de problèmes relatifs aux os et articulations. Au sein de son équipe, Camille Blanchard s’attèle aux tests de biomatériaux capables de stimuler la régénération osseuse pour permettre un meilleur rétablissement des personnes opérées.

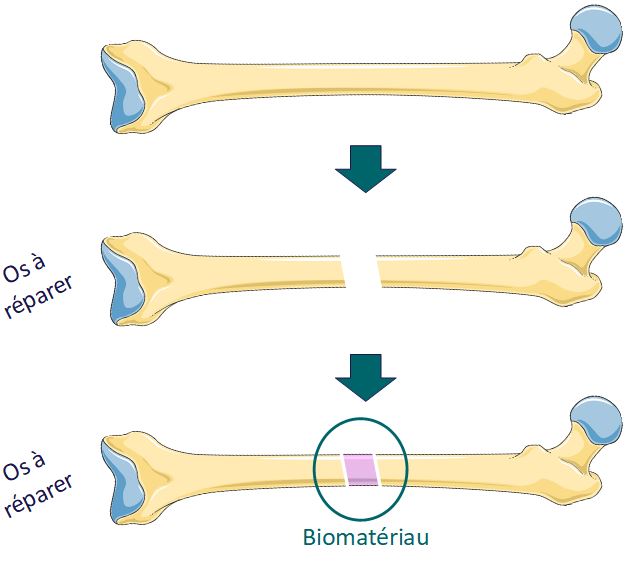
En janvier 2020 est lancé le projet cmRNAbone, qui a pour but de développer une thérapie génique tendant à révolutionner le domaine des greffes osseuses, deuxième demande la plus importante derrière les demandes en sang¹. L’objectif est de mettre au point un biomatériau pour stimuler la régénération osseuse chez les patient⸱e⸱s victimes de traumatismes osseux. En d’autres termes, les chercheur⸱e⸱s développent une sorte d’éponge à insérer dans les fractures osseuses pour accompagner la reformation de l’os.
Le projet cmRNAbone
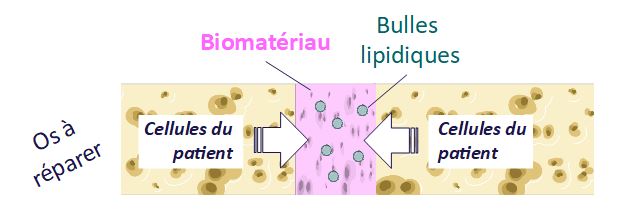
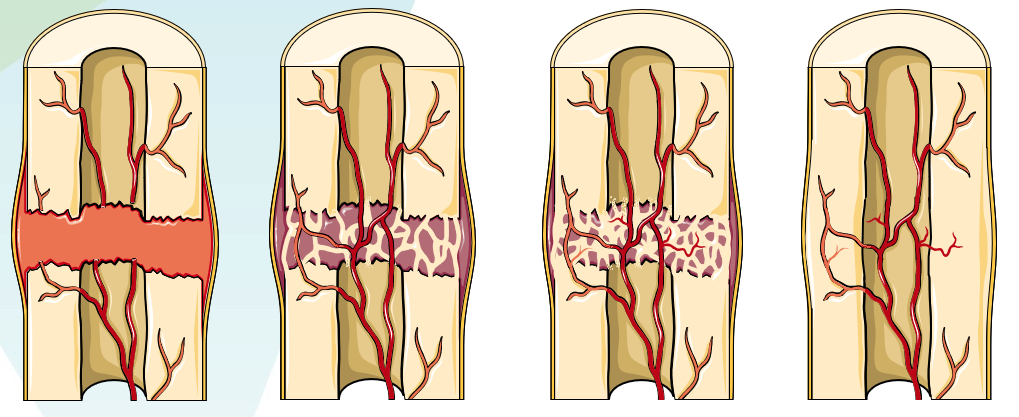
À l’intérieur des alvéoles de cette éponge, les chercheur.e.s ont inséré des « bulles lipidiques ». Elles contiennent de l’information génétique (ARN) modifiée spécifiquement pour se dégrader plus difficilement et ainsi faciliter la réussite de l’opération chirurgicale. Une fois le biomatériau en place dans la fracture osseuse, les cellules des patient⸱e⸱s le colonisent et rencontrent les bulles lipidiques. Leur membrane cellulaire fusionne avec celle des bulles, permettant à l’ARN contenu dans ces dernières d’entrer dans les cellules des patient⸱e⸱s. L’information génétique est ensuite prise en charge et sert de « plan de construction » pour la cellule qui, à partir de ce plan, produit des protéines servant de facteur de croissance pour la reconstruction de l’os. Ces protéines sont produites naturellement par notre corps et vont stimuler progressivement la reformation de l’os (ostéogenèse), des vaisseaux sanguins (vascularisation) et des nerfs (innervation) : les trois composants d’un os en bonne santé. Le biomatériau sera ensuite dégradé par le corps, au fur et à mesure de la formation du tissu osseux.
Le futur des greffes osseuses
Si l’os est fracturé, les méthodes actuelles préconisent d’injecter directement des facteurs de croissance. Or, à l’heure actuelle « on ne sait pas encore parfaitement reproduire in-vitro des protéines qui seraient produites naturellement par notre corps », souligne Camille Blanchard, ingénieure d’études dans l’unité INSERM BioTis (Bioingénierie tissulaire) à l’université de Bordeaux. De plus, cette méthode demande aux patient⸱e⸱s d’effectuer plusieurs injections importantes sur plusieurs semaines et peut entraîner des effets secondaires car un tel dosage n’est pas naturel pour le corps. Le projet cmRNAbone propose quant-à lui une reconstruction progressive de l’os, au fur et à mesure de l’arrivée des cellules sur le biomateriau. Les doses de facteurs de croissance produites par les cellules vont donc être plus faibles et progressives. Cette méthode limite ainsi le risque d’une mauvaise reconstruction osseuse, qui peut entraîner des douleurs handicapantes à vie. Comme l’explique Camille Blanchard : « Maintenir un dosage constant au fil du temps nous évitera d’avoir à intervenir chirurgicalement à nouveau sur la zone lésée. Une fois qu’on a fait l’opération et mis en place le matériau : on ne touche plus. » En fonction de la taille de la lésion, la reconstruction pourra prendre de quelques semaines à quelques mois.
Une solution prometteuse en phase de tests
Lou-Anne Cailleau Peoc’h
À l’heure actuelle, cette nouvelle méthode est en cours de test. Pragmatique, Camille Blanchard indique : « Je ne suis pas sûre qu’on arrive à combler 100 % des besoins avec des thérapies comme celle-ci, mais un quart sans doute. » Ce qui, au vu de la demande grandissante, permettrait tout de même d’améliorer un grand nombre de vies. Cette méthode s’appliquerait d’une part à la régénération osseuse sur des sites majeurs traumatiques et d’autre part aux patient⸱e⸱s dont le métabolisme ne permet plus une bonne régénération osseuse (ostéoporose). « Honnêtement si ce projet aboutit à un traitement, je pense que ce sera dans quinze ans environ, entre 2035 et 2040. Pour quand moi je serai ostéoporotique ! », conclut Camille en plaisantant. C’est aussi ça le milieu de la recherche : de l’acharnement et beaucoup de patience.
1. Organisation Mondiale de la Santé (OMS)


















